Базедова болест – Описание
Болестта на Базедов, известна още като болест на Грейвс или токсична дифузна гуша, е най-честата причина за хипертиреоидизъм в САЩ. Хипертиреоидизмът е състояние, при което щитовидната жлеза произвежда повече хормони, от колкото тялото се нуждае.
Щитовидната жлеза е малка, с форма на пеперуда жлеза, разположена в предната част на шията, под гръкляна. Тя произвежда два щитовидни хормона – трийодтиронин (Т3) и тироксин (Т4). Тиреоидните хормони имат значение за метаболизма, развитието на мозъка, дишането, функциите на сърдечно-съдовата и нервната система, телесната температура, мускулната сила, състоянието на кожата, менструалния цикъл, теглото и нивата на холестерола. Производството на хормони от щитовидната жлеза се регулира от хормон, наречен тиреоид-стимулиращ хормон (ТСХ), който се отделя от хипофизната жлеза, разположена в мозъка.
 Базедова болест е автоимунно нарушение, което означава, че имунната система атакува собствените тъкани и клетки. В случая имунната система произвежда антитела, наречени тиреоид-стимулиращи имуноглобулини, които се свързват към клетките на щитовидната жлеза. Тези антитела имитират действието на хормона ТСХ и стимулират щитовидната жлеза да произвежда прекалено голямо количество хормони. По-рядко антителата могат да блокират синтеза на хормони и да доведат до объркваща клинична картина.
Базедова болест е автоимунно нарушение, което означава, че имунната система атакува собствените тъкани и клетки. В случая имунната система произвежда антитела, наречени тиреоид-стимулиращи имуноглобулини, които се свързват към клетките на щитовидната жлеза. Тези антитела имитират действието на хормона ТСХ и стимулират щитовидната жлеза да произвежда прекалено голямо количество хормони. По-рядко антителата могат да блокират синтеза на хормони и да доведат до объркваща клинична картина.
Базедова болест – Симптоми
Пациентите с базедова болест могат да имат някои от следните характерни за хипертиреоидизма симптоми:
· Изнервеност и повишена раздразнителност;
· Умора или мускулна слабост;
· Непоносимост към топлина;
· Нарушения в съня;
· Тремор на ръцете;
· Ускорена и аритмична сърдечна дейност;
· Ускорен чревен пасаж и диария;
· Загуба на тегло;
· Гуша – увеличена щитовидна жлеза, заради която шията може да изглежда подута;
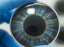
В допълнение, очите на болните от базедова болест могат да изглеждат уголемени, поради отдръпването на клепачите и изпъкването на очните ябълки от очните ямки. Това състояние е известно като тиреоид-асоциирана офталмопатия.
Малък брой от пациентите могат да имат и задебеляване и зачервяване на кожата на подбедриците. То обикновено е безболезнено и е известно като претибиален микседем или дермопатия.
Базедова болест – Офталмопатия
Тиреоид-асоциираната офталмопатия настъпва, когато клетки на имунната система атакуват мускулите и други тъкани около окото. Резултатът е възпаление и натрупване на тъкан и мазнини зад орбитата, което води до изпъкване на очите. В редки случаи възпалението може да бъде толкова сериозно, че да предизвика компресия на очния нерв и загуба на зрение. Други симптоми при офталмопатия включват:
· Сухи, раздразнени очи;
· Оточни клепачи;
· Двойно виждане;
· Повишена чувствителност към светлина;
· Усещане за натиск или болка в очите;
· Затруднено движение на очите.
Около 25% от хората с базедова болест развиват офталмопатия, която е обикновено в лека или умерена степен. Това състояние трае обикновено от една до две години и често се подобрява от самосебе си. Офталмопатия може да се развие преди, по време на или след изява на симптомите на хипертиреоидизъм. Тя може дори да се наблюдава при хора с нормална функция на щитовидната жлеза. Състоянието е тежко при 3 до 5% от хората и се влошава при тютюнопушене.
Базедова болест – Рискови фактори
Все още не е точно установено защо някои хора развиват базедова болест. Счита се, че някои фактори като възраст, пол, наследственост, емоционален стрес имат значение за възникването й.
Базедова болест обикновено настъпва при хора, на възраст по-малка от 40 години и е пет до десет пъти по-често срещана при жени, от колкото при мъже. Рискът за развитие на болестта нараства при наличие на болни членове в семейството.
Все още не е открит генът, който причинява заболяването. Установено е, че някои хора унаследяват имунна система, която е склонна да изработва антитела към собствени структури, но все още е трудно да се определят хората, които са засегнати, преди да са развили заболяването. Пациентите с други автоимунни заболявания имат повишен риск за развитие на базедова болест. Сред заболяванията, които се асоциират с развитие на базедова болест, са диабет тип 1, ревматоиден артрит, витилиго (кожно заболяване, при което части от кожата не са пигментирани).
Базедова болест – Диагноза
При наличие на изразени симптоми, поставянето на диагнозата базедова болест може да стане на базата на данните от анамнезата (историята на пациента) и физикалния преглед. Лабораторните изследвания потвърждават диагнозата.
Най-често за поставяне на диагнозата на първо място се изследва хипофизният тиреоид-стимулиращ хормон (ТСХ). Това лабораторно изследване е много чувствително, улавя дори малки концентрации на хормона в кръвта и е най-точното изследване за активността на щитовидната жлеза. Друг тест, който се прилага за доказване на базедова болест, е отчитането на нивата на Т3 и Т4. Насочващи към диагнозата са ниски нива на ТСХ, нормални или повишени стойности на Т4 и повишени на Т3.
Тъй като комбинацията от ниски нива на ТСХ и високи на Т3 и Т4 могат да се наблюдават и при други проблеми с щитовидната жлеза, за поставяне на окончателна диагноза се налагат и други изследвания. Два от тези теста се основават на факта, че щитовидната жлеза използва йод за производството на хормони. Тестовете използват малки количества радиоактивен йод, които са безопасни.
Тестът за поглъщане на радиоактивен йод измерва количеството йод, което поема щитовидната жлеза от кръвотока. Високите нива на поглъщане на радиоактивен йод свидетелстват за базедова болест.
Сканиране на щитовидната жлеза показва как и къде се разпределя йодът в жлезата. При базедова болест е засегната цялата щитовидна жлеза и йодът е разпределен навсякъде. При други причини за хипертиреоидизъм, например при наличие на възли в жлезата, разпределението на йод дава различна картина.
Друг тест е изследването на титъра на тиреоид-стимулиращите имуноглобулини в кръвта. То е повишено при повечето пациенти с базедова болест, а при хора с други състояния водещи до хипертиреоидизъм, тези антитела не се откриват.
Базедова болест – Лечение
За лечение на базедова болест се прилагат три възможни средства – радиойодтерапия, тиреостатични медикаменти и хирургична интервенция. Радиойодтерапията е най-често прилаганият метод за лечение в САЩ.
· Радиойодтерапия
При нея пациентът приема през устата радиоактивен йод – 131. Тъй като щитовидната жлеза поема от кръвотока йода, необходим за синтезата на хормони, по същия начин тя поема и радиоактивния йод. Постепенно той разрушава клетките на щитовидната жлеза, без да засяга други тъкани в организма. Някои терапевти използват по-големи дози йод-131, за да изключат напълно щитовидната жлеза. Други предпочитат по-ниски дози, чрез които целят да доведат производството на хормони до нормални граници. Най-често са нужни повече от един курс на лечение, а резултатите отнемат време . пациентът може да забележи подобрение след няколко седмици до месеци. При пациенти с тиреоид-асоциирана офталмопатия радиойодтерапията се избягва, тъй като според някои проучвания тя може да влоши състоянието. За избягване на това усложнение се прилагат кортикостероиди. Радиойодтерапията не се прилага при бременни и кърмещи жени, тъй като радиоактивният йод може да увреди щитовидната жлеза на плода и може да преминава в майчиното мляко. Почти всички пациенти на това лечение развиват с времето хипотиреоидизъм (щитовидната жлеза не произвежда достатъчно хормони). В тези случаи се назначава хормонозаместителна терапия със синтетични хормони.
· Лекарствена терапия
Две лекарства – метимазол и пропилтиоурацил, влияят на синтеза на хормони от щитовидната жлеза. Понякога те се прилагат като самостоятелна терапия, но обикновено нямат траен ефект и приложението им изисква често мониториране. Затова в по-голям процент от случаите се използват преди или след радиойодтерапията. При бременни жени се прилага най-често пропилтиоурацил, кърмещите жени трябва да получават възможно най-ниските ефективни дози.
Антитиреоидните лекарства могат да доведат до странични ефекти при някои пациенти. Най-често това са алергични реакции. Рядко могат да доведат до чернодробна недостатъчност или намаляване на броя на белите кръвни клетки и предразполагане към инфекции.
Докато се постигне ефекта от лечението с тиреостатиците, могат да се назначат лекарства, наречени бета-блокери. Те бързо облекчават симптоми като тремор, сърцебиене, повишена нервна възбудимост. Тези лекарства действат като блокират ефекта на хормоните в тялото, но не могат да спрат производството им.
· Оперативно лечение
Този метод се прилага на последно място – при бременни, които не толерират лечение с медикаменти, при пациенти, при които се подозира рак на щитовидната жлеза, или при липса на ефект от другите методи на лечение.
Най-често при оперативната интервенция се премахва цялата щитовидна жлеза, за да се елиминира рискът от връщане на симптомите на хипертиреоидизъм. След операцията се налага доживотна заместителна терапия с хормони.
При този метод на лечение, макар и рядко, са възможни някои усложнения. Понякога се засягат паращитовидните жлези, които са в непосредствена близост с щитовидната жлеза, и това води до нарушения в калциевата обмяна. При засягане на ларингеалния нерв може да настъпят промени в гласа или проблеми в дишането. Рискът за тези усложнения е под 1%, когато операцията се извършва от опитен специалист.



Добави коментар
Внимание: Задължително е писането на кирилица.